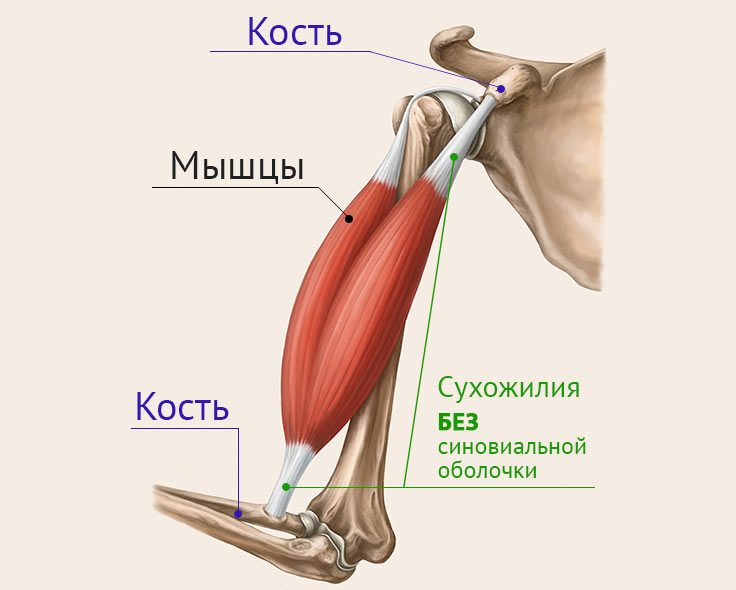
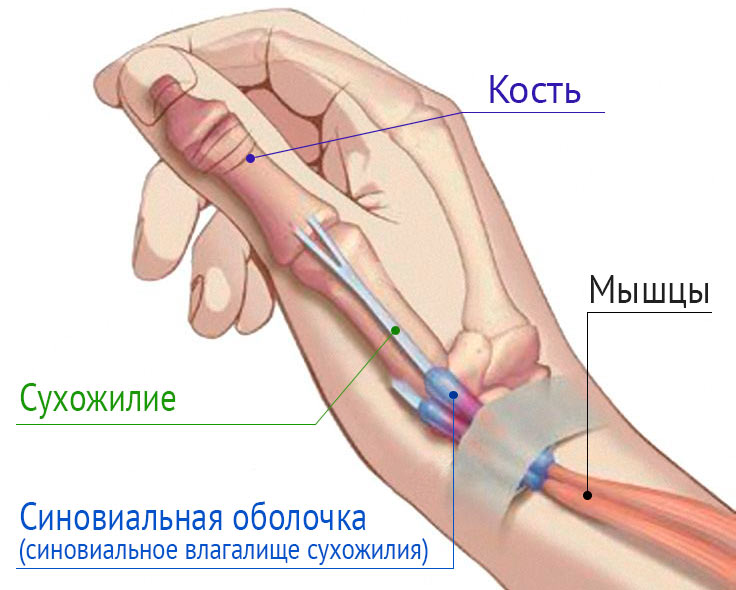
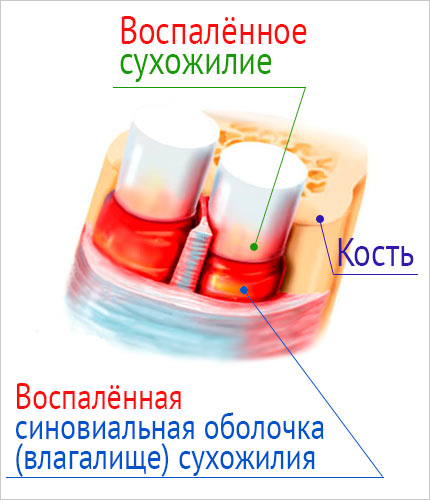
Методы лечения тендовагинита и тендинита
Специалисты отделения ортопедии «Алан Клиник» принимают на диагностику и лечение острых и хронических тендинитов и тендовагинитов, вызванных травмами или микротравмами. Лечение проводится в режиме дневного стационара, без хирургических вмешательств. В распоряжении наших специалистов — более 20 методов лечения.
Курс лечения, как правило, состоит из 3 этапов.
1 этап — обезболивание
Пациенты, которые обращаются с острой болью, могут получить первые процедуры уже в день первого визита. До получения результатов обследования врач назначает только те процедуры, которые не могут вызвать у пациента нежелательных побочных реакций.
Важно. Если у пациента повышена температура тела или имеются другие признаки гнойного воспаления, данные процедуры противопоказаны. Именно поэтому в подобных случаях мы рекомендуем не терять время и как можно раньше обратиться за помощью к профильным специалистам — инфекционисту, хирургу или в хирургическое отделение дежурной стационарной больницы.
Среди методик, которые могут быть назначены в день первого обращения:
- Тейпирование, кинезиотейпирование — наложение на кожу эластичных лент, имеющих гипоаллергенный клеевый слой. При правильном наложении тейпы помогают:
- перераспределить нагрузку, сняв её с воспалённых связок, мышц и сухожилий;
- временно улучшить кровоток;
- зафиксировать отдельные мышцы и суставы, ограничив амплитуду их движений, во избежание травм и повышенных нагрузок на области воспаления.
- Иглорефлексотерапия — безболезненное введение микроигл в биологически активные точки, расположенные в различных участках тела. Обладает быстрым обезболивающим и противоотёчным эффектом.
- Медикаментозные блокады — введение препаратов непосредственно в очаг воспаления.
Перечисленные процедуры применяются для временного облегчения состояния. Обычно их эффекта хватает на несколько дней, пока пациент проходит обследование.
Получив результаты обследований, врач устанавливает окончательный диагноз и разрабатывает индивидуальный курс лечения. Методики, количество и интенсивность процедур, дозировка препаратов и другие параметры подбираются с учётом степени тяжести основного заболевания, характера сопутствующих болезней и других индивидуальных особенностей.
2 этап — основной
На этом этапе к вышеперечисленным процедурам добавляются другие методики, имеющие более мощный противовоспалительный эффект.
Медикаментозная терапия.
Это могут быть внутривенные и внутримышечные инъекции, капельницы, фармакопунктура, мази и таблетки для применения дома.
Различные виды физиотерапии.
Например, электротерапия, магнитотерапия, лазеротерапия, ультразвуковая терапия и др.
Стромально-васкулярная фракция (SVF-терапия).
Введение в сустав собственных очищенных жировых клеток пациента, которые стимулируют самостоятельное восстановление разрушенных клеток и тканей. Процедура проходит под местной анестезией и не требует разрезов тканей. Процедура занимает 1-2 часа в зависимости от степени сложности заболевания. Практически сразу после процедуры пациент может самостоятельно уйти домой.
Плазмолифтинг, PRP-терапия.
Введение в сустав аутоплазмы — то есть плазмы, выделенной из собственной крови пациента. Плазма содержит тромбоциты в малой концентрации (плазмолифтинг) или в высокой концентрации (PRP). Тромбоцитарная масса, введённая в очаг воспаления, способствует активной регенерации разрушенных тканей и клеток.
3 этап — восстановительный
На фоне воспалительного процесса нарушаются многие двигательные функции. Цель третьего этапа — улучшить подвижность суставов, повысить гибкость и выносливость, увеличить амплитуду движений. Иначе говоря — помочь пациенту вновь обрести радость движения.
Среди методик, ускоряющих процесс восстановления, особо выделяются:
- Массаж и мануальная терапия;
- ЛФК и кинезиотерапия;
- Экзарта.
После лечения
Очень важно закрепить достигнутый результат и удержать его на долгие годы.
Поэтому после завершения курса лечения лечащий врач ортопед разрабатывает индивидуальные рекомендации по образу жизни, питанию, физическим нагрузкам. При необходимости прописывает индивидуальный комплекс упражнений, назначает поддерживающую медикаментозную терапию.
Пациенты, прошедшие полный курс терапии, получают право на бесплатные консультации и осмотры лечащего врача в течение одного календарного месяца.